INTERESSANTE DATA: – Denne utviklingen gjenspeiler ny kunnskap fra studier de siste årene, sier UiO-professor og OUS-overlege Kåre Birkeland. Grafikk: Dagens Medisin.
Foto:Store forskjeller i bruken av blodsukkersenkende legemidler
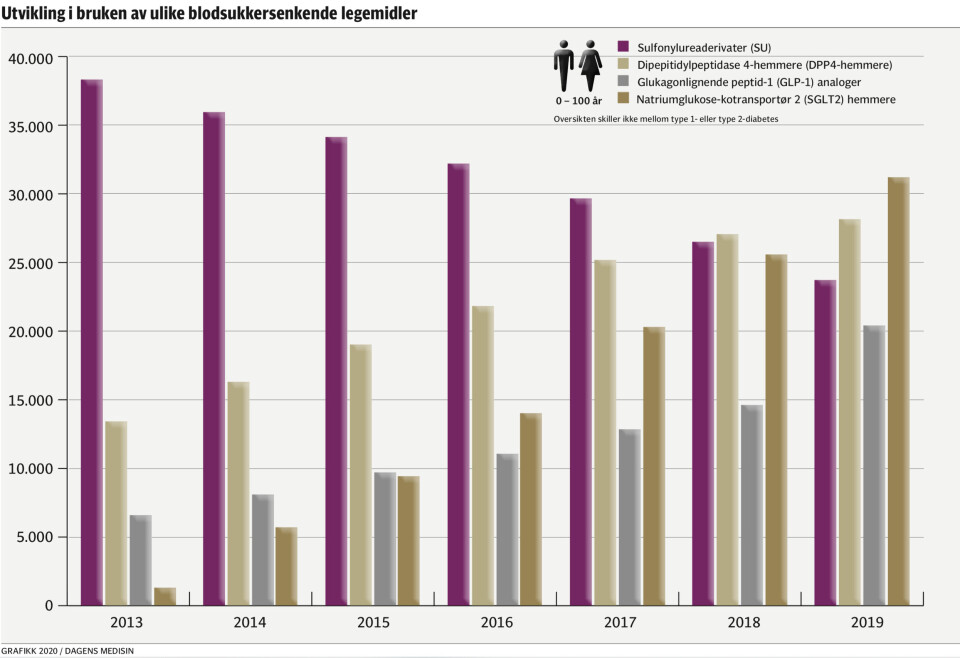
Samtidig som bruken av SGLT2-hemmere har skutt i været siden EU-godkjenningen i 2013, har bruken av sulfonylurea (SU) gått kraftig ned.
Denne artikkelen er mer enn fire år gammel.

Dagens Medisin har hentet ut data fra Reseptregisterets statistikkløsning og sett på utviklingen i bruken av blodglukosesenkende legemidler i behandlingen av diabetes. I tillegg har vi sett på utviklingen i bruken av andre blodsukkersenkende preparater enn insulin som i dag er andrevalg i behandlingen av diabetes type 2.
Legemidlene vi har sett på er: Sulfonylurea (SU), Dipepitidylpeptidase 4-hemmere (DPP4- hemmere), Glukagonlignende peptid-1-analoger (GLP-1-analoger) og Natriumglukose-kotransportør 2-hemmere (SGLT2-hemmere). Metformin er i
dag førstevalget i diabetesbehandling i Norge.
Det er verdt å merke seg at dataene fra Reseptregisteret ikke skiller mellom diabetes type 1- og type 2-pasienter. Noen pasienter står også på flere typer medikamenter samtidig.
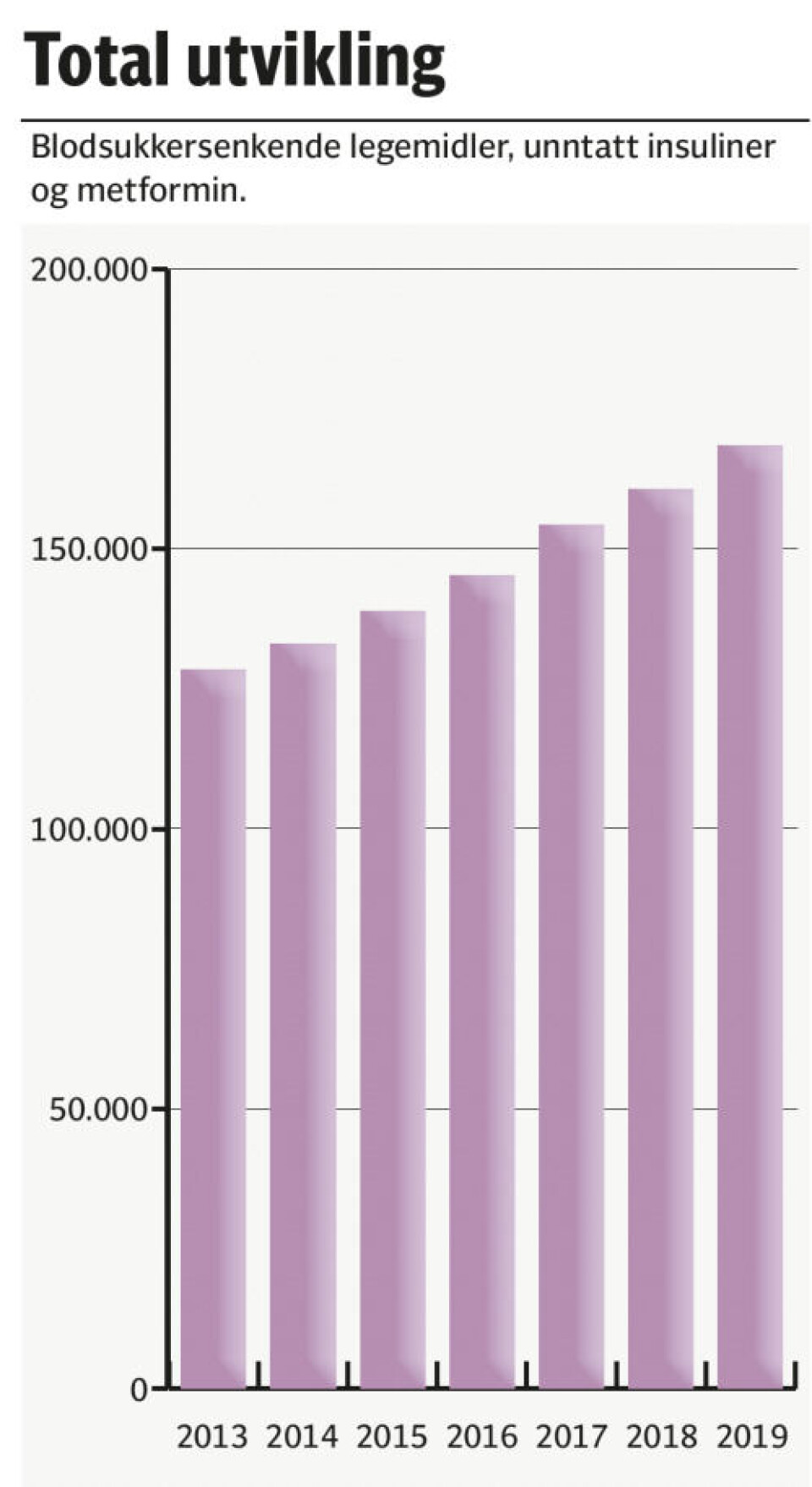
Oversikten fra Reseptregisteret viser at det var registrert 128.479 pasienter som brukte blodglukosesenkende legemidler i 2013 (unntatt insuliner). Dette tallet var i 2019 steget til 168.559, en økning på 31 prosent.
Tredoblet bruk av GLP-1-analoger
De første GLP-1-analogene og SGLT2-hemmerne fikk markedsføringstillatelse i Europa og Norge i 2013. Vi har derfor sett på utviklingen i antallet brukere av de ulike typene blodsukkersenkende legemidler fra 2013–2019.
Ifølge tallmateriale fra registeret var det i 2013 registrert 6591 brukere av GLP-1-analoger i Norge. I 2019 var dette tallet steget til 20.416. Det er mer
enn en tredobling (209 prosents økning) av antallet brukere av GLP-1-analoger fra 2013 til 2019.
Oversikten viser også en betydelig økning i bruken av GLP-1-analoger fra 2018 til 2019. I 2018 var det registrert 14.620 brukere av denne typen legemidler. Ettersom antallet brukere var på 20.416 i 2019, var det en økning på over 39 prosent fra
2018.
Svært mange bruker SGLT2-hemmere
I 2013 var det, ifølge tallene fra Reseptregisteret, 1311 diabetespasienter som var registrert som brukere av SGLT2-hemmere. Til tross for at dette er et lavere antall SGLT2-brukere enn antallet GLP-1-brukere tilsvarende år, er økningen i antallet
SGLT2-brukere markant større mellom 2013 og 2019.
I 2019 var det registrert 31.224 diabetespasienter som ble behandlet med SGLT2-hemmere. Dette er omtrent 30 ganger så mange brukere som i 2013. Tilsvarende som for GLP-1-analogene var det også en stor økning i antallet SGLT2-brukere fra
2018–2019. Antallet diabetespasienter som brukte SGLT2-hemmere, økte fra 25.590 i 2018 til 31.224 i 2019, en økning på 22 prosent.
Dobbelt så mange på DPP4-hemmere
Bruken av DPP4-hemmere har også økt hvert år fra 2013 til 2019. I 2013 var det registrert 13.428 diabetespasienter som brukte DPP4-hemmere, mot 28.167 i 2019. Dette er mer enn en dobling av antallet brukere av DPP4-hemmere mellom 2013-
2019. Imidlertid har den prosentvise økningen fra år til år vært mindre enn for GLP-1-analoger og SGLT2-hemmere. Fra 2018 til 2019 var det fire prosent økning i bruken av denne typen legemiddel.
Færre bruker SU
Dersom man sammenligner de fire ulike legemiddeltypene som er alternativer til metformin som diabetes type 2-behandling, med unntak av insulin, er det kun sulfonylurea (SU) som har hatt en gjennomgående negativ bruksutvikling over de
årene vi har sett på. SU var i 2013 det mest brukte av andrevalgene i behandlingen av diabetes type 2 (38 338 brukere), men bruken har gått jevnlig ned hvert år frem til
2019 (23.729). Dette er en nedgang på 38 prosent.
Gjenspeiler ny kunnskap
Kåre Birkeland, professor ved Universitetet i Oslo (UiO) og overlege ved Oslo universitetssykehus (OUS), er ikke overrasket over at den totale bruken av blodsukkersenkende legemidler har økt med over 30 prosent i perioden 2013–2019. Han mener forskjellene i bruken av de ulike typene blodsukkersenkende
legemidler er mer interessant.
– Bruken av sulfonylurea (SU) har gått betydelig ned, og har nesten blitt halvert i denne perioden. Samtidig ser vi en dobling i bruk av DPP4-hemmere, en tredobling i bruken av GLP- 1-analoger og en trettidobling i bruken av SGLT2-
hemmere. Denne utviklingen gjenspeiler ny kunnskap fra studier de siste årene, sier Birkeland, som legger til:
– GLP1-analoger og SGLT2-hemmere har overraskende gunstige effekter, ikke bare på
blodsukkeret, men også i forhold til viktige komplikasjoner som hjerte- og nyresvikt, og for noen også hjerteinfarkt og hjertedød.
Han påpeker allikevel at den prosentvise økningen eller reduksjonen i bruken av de ulike legemidlene må ses i sammenheng med flere ulike faktorer.
– Disse legemidlene har blitt introdusert på ulike tidspunkt, og studiene som dokumenterer effekt har kommet på ulike tidspunkter. Men i det store bildet er det GLP-1-analoger og SGLT2-hemmere som er de store vinnerne. Dette er naturlig med tanke på effekten de har på de nevnte komplikasjonene, men også tilleggseffekten på vektreduksjon. Dette er mer uttalt for GLP-1-analogene enn hos SGLT2-hemmerne. Dette er gjenspeilet i alle behandlingsretningslinjene, og ble løftet frem i siste revisjon i 2019.
«Ufortjent dårlig rykte»
– Hva kan være årsaken til den kraftige reduksjonen i bruken av SU?
– Dette skyldes nok to ting. Det ene er økningen i bruken av andre typer medikamenter, som er overlegne når det gjelder effekter på hjerte- og nyreendepunkter. Den andre grunnen kan være at SU har fått et ufortjent dårlig rykte fordi det en stund var mistenkt forbundet med økt risiko for hjerteinfarkt. Men en studie som ble publisert for to år siden, som direkte sammenlignet SU med DPP4-hemmere, fant ingen forskjeller, og mistanken ble avkreftet. Men SU har den ulempen at den øker risikoen for lavt blodsukker og insulinføling, og det er en uheldig egenskap ved den medikamentgruppen, sier Birkeland.
Han påpeker også at dette får økonomiske konsekvenser.
– SU er langt rimeligere enn de andre medikamentene, og et så stort fall i bruken av SU får jo direkte økonomiske konsekvenser. Men dersom vi ser på det fra et samfunnsøkonomisk ståsted, kan man, med reduksjonen av alvorlige bivirkninger ved bruk av de andre medikamentgruppene, tjene på det.
Kan få enda større vekst
– Ser du for deg at denne utviklingen vil fortsette i årene som kommer?
– Ja, det er det grunn til å tro. Dokumentasjon på effekt av GLP-1-analoger og SGLT2-hemmere har blitt ytterligere forsterket de siste årene. Man har blant annet sett at disse medikamentgruppene også kan forebygge hjerte- og nyresvikt hos pasienter som ikke har diabetes. Hvis disse medikamentene ved et senere tidspunkt blir godkjent for pasienter uten diabetes, vil det føre til enda større vekst for denne gruppen.
Birkeland ser positivt på at den sterke økningen i det totale antallet brukere av blodsukkersenkende legemidler.
– Antallet nye diabetespasienter øker, men overlevelsen bedres. Dette har nok delvis sammenheng med at flere får medikamentell behandling. Økt oppmerksomhet for sykdommen og nye medikamenter betyr en forskjell og bedre prognoser for pasientene. Det er gledelig.
Interessekonflikter:
Kåre Birkeland har bistått med møteledelse, foredrag eller rådgivning til følgende firmaer som markedsfører medikamenter eller utstyr til behandling av diabetes i Norge: AstraZeneca, Boehringer Ingelheim, Lilly, MSD, NovoNordisk, Roche og Sanofi. Arbeidsgiver mottar eventuelle honorarer for slike oppdrag.
















