Annonsørinnhold kun for helsepersonell
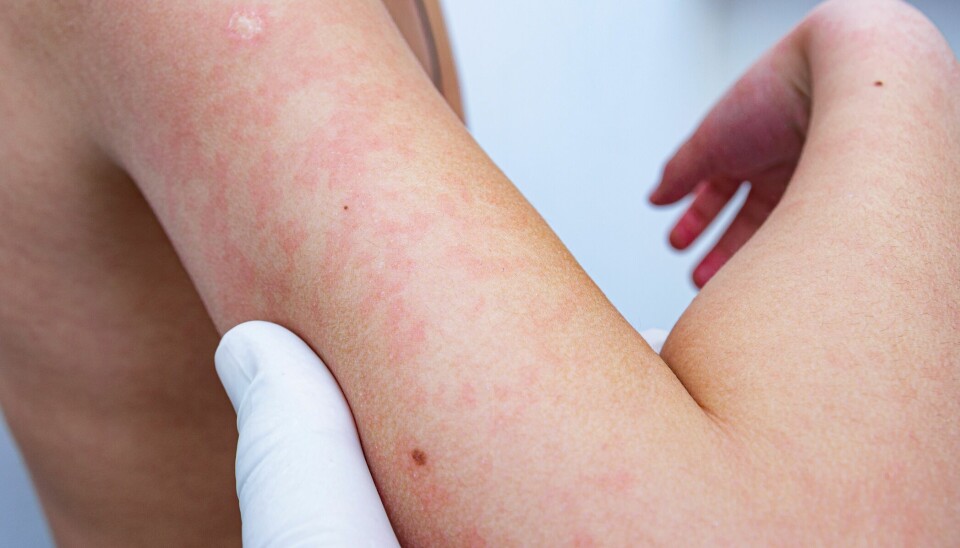
Å leve med atopisk dermatitt: Veien til langvarig kontroll
Atopisk dermatitt er en sykdom med svingende forløp, og dette kan gjøre behandling utfordrende. Hvordan måler vi kontroll i klinisk praksis – og hvilket potensial ligger i nye behandlingsalternativer?
Atopisk dermatitt (AD) er en vanlig, kronisk hudsykdom som varer livet ut, og som forårsaker kløe og betennelse. Disse symptomene har en dyp innvirkning på folks helse, dagligliv og psykiske velbefinnende.1,2,3 I Norge lider omtrent 10 % av den voksne befolkningen av AD, hvorav rundt 18 % har moderat til alvorlig AD.4
AD er ofte ledsaget av andre helseproblemer som astma, allergisk rhinitt og matallergier, noe som berører en betydelig andel av pasientene.5,6 Dette legger lag på lag med kompleksitet i håndteringen av AD og krever et blikk som omfatter hele helsebildet.
Den psykiske belastningen er ikke til å underslå, med en høyere forekomst av depresjon og angst hos de med AD enn i den generelle befolkningen.3,5 Dette understreker behovet for behandlinger som tar for seg både de fysiske og de emosjonelle aspektene ved tilstanden.
ADs påvirkning stopper ikke ved den enkelte, men strekker seg ut i helsesystemene og inn i arbeidslivet.7,8 Sykdommens vekslende natur, med tider for forverring og bedring, gjør behandlingen til en utfordring som krever nøye planlegging.
Gitt ADs langvarige karakter, ligger fokuset i behandlingen på å opprettholde kontroll. En behandlingsstrategi skreddersydd for den enkelte kan bidra til å styre oppbluss og heve livskvaliteten, noe som gjør AD til en håndterbar del av tilværelsen.7,9
Den daglige kampen mot AD
I kliniske studier av legemidler mot atopisk eksem er Eczema Area and Severity Index (EASI) den vesentligste målestokken. I den kliniske hverdagen er virkeligheten annerledes.
«Vi gjennomfører naturligvis målinger, men vi ser ikke på disse skjemaene som noen form for fasit,» sier Astrid Haaskjold Lossius, hudlege ved Rikshospitalet.
Lossius har en doktorgrad i atopisk eksem og jobber mye med eksempasienter, på sengeposten, på poliklinikken og gjennom diverse kurstilbud for helsepersonell og pårørende, som Eksemskolen. Hun ser daglig hvordan alvorlig atopisk eksem kan påvirke livskvaliteten.
«Både for barn og voksne er kløe hovedsymptomet, og dette går ut over nattesøvn og livskvalitet. Og når barn sover dårlig, påvirker jo dette hele familien, både foreldre og søsken. Hos voksne kan det også gå ut over parforholdet hvis en ligger og klør seg hele natten,» forteller hun.
Hun legger til: «Kløe gjør dessuten at man klorer, og dette blir fort en ond sirkel, hvor huden blir sår og smertefull. For noen med alvorlig eksem på synlige steder av kroppen kan det også oppleves som sjenerende.»
Å leve uten begrensninger
Lossius bruker skjemabaserte målinger som DLQI (10 spørsmål relatert til livskvalitet siste 7 dager)10 og POEM (Patient Oriented Eczema Measure – egenrapportering av 7 symptomer 7 siste dager)11 i sin praksis for å vurdere livskvalitet og symptomer, men understreker at det langsiktige målet er å oppnå kontroll over eksemet.
«Dette kan gi oss et øyeblikksbilde, og det kan si oss noe om den kortsiktige effekten av en behandling. Men vårt mål er å gi pasienten langvarig kontroll på eksemet, og det sier ikke nødvendigvis disse skårene isolert sett noe om.»
For Lossius handler langvarig kontroll om at pasienten selv opplever å ha det bra, noe som betyr færre oppblussinger og plager:
«Atopisk eksem er en kronisk sykdom, så det går i bunn og grunn på å dempe plagene. At pasienten kan leve så vanlig som mulig, uten begrensninger, med så god søvn og lite sykefravær som mulig,» forklarer hun.
Svingende forløp
Ved Rikshospitalet følger de ikke alle pasientene over lang tid – den jobben ligger i hendene på hudspesialister og allmennleger. Men dersom pasienter blir satt på en ny behandling, får de hjelp til sykdomskontroll av Lossius og kollegaene hennes. I tillegg følger de opp enkelte pasienter med alvorlig atopisk eksem. Utfordringen, forteller hun, er at eksem har et svært svingende forløp.
«Ikke bare varierer det mye fra person til person, men også for hver pasient kan forløpet være svært varierende. Det kan blusse opp på grunn av triggere, og det kan blusse opp uten at vi vet hvorfor.»
Derfor får pasienter ved Rikshospitalet gode råd om hva de skal gjøre dersom det skjer en oppblussing.
«Det er viktig å være proaktiv. Dette kan innebære å smøre seg et par ganger i uken, selv når de er relativt symptomfrie.»
Flere verktøy
Når det gjelder å finne rett behandling for langvarig sykdomskontroll, benytter Lossius og kollegaene en behandlingstrapp basert på europeiske retningslinjer. Her finner vi fuktighetsbevarende kremer nederst, mens stegene oppover innbefatter kortisonkremer, calcineurinhemmere, lysbehandling og systemiske medikamenter.12,13
«Vi prøver alltid med det enkleste og «snilleste» først, men for noen er ikke dette nok. Da må vi til med tyngre skyts,» sier Lossius og legger til at hun ønsker det siste og nyeste behandlingstrinnet – biologiske medisiner – velkommen.
«Disse medikamentene, IL-hemmere og JAK-hemmere, er et nyttig tilskudd, og det er positivt at det er flere nye på trappene. Det er riktignok ikke alle som får effekt av dem heller, og noen får dessverre bivirkninger. Derfor er vi noe tilbakeholdne, men dette betyr bare flere verktøy i verktøykassen, og det er vi svært glade for.»
Fra behandling til mestring
Å fokusere på langvarig kontroll av AD kan virkelig gjøre en forskjell for pasientene. Økt oppmerksomhet på mønstre i AD ved kliniske vurderinger kan forbedre behandlingstilnærming og resultater.
Å forstå behandlingsbyrden fra pasientenes ståsted kan også lede til mer bærekraftige forvaltningsplaner. Å vurdere dosering, bivirkninger og effekter på immunsystemet kan øke etterlevelsen og fremme langvarig sykdomshåndtering.14,15
Det er avgjørende å informere pasientene om den kroniske naturen ved AD og behovet for en omfattende forvaltningsstrategi. Kunnskap og verktøy for selvstendig håndtering av tilstanden kan gi pasientene myndighet og heve livskvaliteten på tross av utfordringene.
Nye behandlingsalternativer som viser større sikkerhet og effektivitet enn tradisjonelle systemiske behandlinger åpner nye muligheter for håndtering av AD. Å ta disse i bruk, sammen med en pasientfokusert tilnærming, kan i betydelig grad forbedre livet for de med AD, og muliggjøre et mer fullverdig liv.9
Almirall har nylig lansert et nytt medikament, lebrikizumab (Ebglyss▼), godkjent av Europakommisjonen i november 2023 for behandling av atopisk dermatitt. Lebrikizumab ble innført av Beslutningsforum for alvorlig AD for ungdommer fra 12 år og voksne med en kroppsvekt på minst 40 kg som er aktuelle for systemisk behandling.16 Lebrikizumab virker ved selektivt å hemme IL-13, og tilbyr effektiv kontroll av tilstanden både på kort og lang sikt. Vedlikeholdsdosen administreres hver fjerde uke.17,18
Gjennom å kombinere fagekspertise med en pasientorientert tilnærming, fremheves behovet for tilpassede strategier som tar hensyn til både de fysiske symptomene og den overordnede effekten på pasientens liv. Dette er nøkkelen til mer effektiv og bærekraftig håndtering av denne langvarige tilstanden [Silverberg, 2019].
Referanser
1 - Silverberg JI et al. Ann Allergy Asthma Immunol. 2018 Sep;121(3):340-7.
2 - Bashyam AM et al. Dermatol Ther (Heidelb). 2021 Jun;11(3):1065-70.
3 - Birdi G et al. Int J Dermatol. 2020 Apr;59(4):e75-e91.
4 - Berents TL, et al. Atopisk eksem. Tidsskr Nor Legeforen. 2018 Aug 31;138(13). doi: 10.4045/tidsskr.18.0071.
5 - Silverberg JI. Ann Allergy Asthma Immunol. 2019 Aug;123(2):144-51.
6 - Thyssen JP et al. J Allergy Clin Immunol. 2023 May;151(5):1155-62.
7 - Nørreslet LB et al. J Eur Acad Dermatol Venereol. 2018 Jan;32(1):23-38
8 - Augustin M et al. J Eur Acad Dermatol Venereol. 2022 Jul;36 Suppl 7:3-16.
9 - Ivert LU et al. Acta Derm Venereol. 2022 Oct 24;102:adv00801.
10 - Finlay AY et al. Clin Exp Dermatol. 1994 May;19(3):210-6.
11 - Charman CR et al. Arch Dermatol. 2004 Dec;140(12):1513-9.
12 - Wollenberg A et al. J Eur Acad Dermatol Venereol. 2018 May;32(5):657-82.
13 - Wollenberg A et al. J Eur Acad Dermatol Venereol. 2018 Jun;32(6):850-78.
14 - Qi HJ et al. Biomed Res Int. 2021;2021:5528372.
15 - Bieber T. Nat Rev Drug Discov. 2022 Jan;21(1):21-40.
16 - Møter i Beslutningsforum for nye metoder [Internett]. Nyemetoder.no. 2024 Mar 18 [sitert 2024 Mar]. Tilgjengelig fra: https://www.nyemetoder.no/moter-i-beslutningsforum-for-nye-metoder/
17 - Ebglyss, INN-lebrikizumab [Internett]. Europeiske legemiddelbyrået; 2023 Okt 5 [sitert 2024 Mar]. Tilgjengelig fra: https://www.ema.europa.eu/no/documents/product-information/ebglyss-epar-product-information_no.pdf
18 - Silverberg JI et al. N Engl J Med. 2023 Mar 23;388(12):1080-91.
Plikttekst
▼Dette legemidlet er underlagt særlig overvåking for å oppdage ny sikkerhetsinformasjon så raskt som mulig. Helsepersonell oppfordres til å melde enhver mistenkt bivirkning. Se pkt. 4.8 for informasjon om bivirkningsrapportering.
Ebglyss (lebrikizumab) injeksjonsvæske 250 mg
Indikasjon: Til behandling av moderat til alvorlig atopisk dermatitt hos voksne og ungdom fra 12 år og eldre med en kroppsvekt på minst 40 kg som er aktuelle for systemisk behandling.
Dosering: Anbefalt dose er 500 mg (to 250 mg injeksjoner) ved både uke 0 og uke 2, etterfulgt av 250 mg administrert subkutant annenhver uke opptil uke 16.
Når klinisk respons er oppnådd, er den anbefalte vedlikeholdsdosen av lebrikizumab 250 mg hver fjerde uke. Dette legemidlet er indisert for bruk under veiledning og tilsyn av lege med erfaring i diagnostisering og behandling av atopisk dermatitt. Til subkutan injeksjon.
Pakninger og pris (AUP): 250 mg:
2 stk. ferdigfylt sprøyte: kr. 29302,20
2 stk. ferdigfylt penn: kr. 29302,20
Reseptgruppe: C. H-resept: Besluttet innført av Beslutningsforum fra og med 01.05.2024. LIS 2406b
NO-LEBRI-2400004