Dag-Helge Rønneviks blogg
Den store misforståelsen om forebygging og helsefremming
Denne artikkelen er mer enn fem år gammel.
Forebygging og helsefremming skjæres over samme kam som "the dark side" med villscreening, overdiagnostikk og overbehandling, og har dermed havnet i unåde blant leger. Dette er en misforståelse vi må rydde opp i.
Jeg vil her framstille forebygging og helsefremming under ett, som en motvekt til “the dark side” med villscreening, leting etter tegn på sykdom, overdiagnostikk og overbehandling. Men det er også viktige forskjeller mellom de to som løftes fram på en fin måte i denne artikkelen fra 2018.
Nylig var jeg på et kurs der overdiagnostikk og overbehandling ble et tema, og det ble sagt fra salen: - Det er på tide å dempe denne forebyggingsiveren! Hva? Hørte jeg riktig? Jeg gjorde visst det. Det var til og med en klok mann som sa det. Det har derfor begynt å ane meg at forebygging og helsefremming nevnes i samme åndedrag som overdiagnostikk, overbehandling, screening, EU-kontroller, P4-medisin og PSA - og at fastleger derfor er negative til det fordi de er livredde for at de skal invaderes av friske folk som ha en sjekk for sikkerhets skyld. I så fall har vi en utfordring som vi må ta på alvor.
Fem misforståelser (minst)
Jeg har over tid lagt merke til en holdning/oppfatning blant helsepersonell om at “god helse skapes ikke i helsesektoren, det er det andre som har ansvar for - vår jobb er å reparere sykdom”. Også det er en farlig misforståelse, som, sammen med den misforståtte sort/hvitt-tankegangen om at vi kan dele befolkningen inn i friske og syke, står i veien for utviklingen av både helsesektoren og medisinen som profesjon. Sykdomsbegrepet og legerollen utfordes stadig, og vi klør oss i hodet hvordan vi skal hjelpe “folk som egentlig ikke har plager”. Det er slik jeg ser det minst fem slike misforståelser/forhold vi bør være oppmerksomme på i denne sammenheng:
- En for lengst utdatert oppfatning om at vi kan dele befolkningen inn i syke og friske.
- En feilslutning om at forebygging og helsefremming foregår på befolkningsnivå og handler om friske folk.
- En misforståelse om at forebygging og helsefremming er omtrent det samme som villscreening og det å lete etter tidlige tegn til sykdom før den oppstår.
- At vi som leger ikke gjør oss kjent med utnytter potensialet som ligger i helsefremmende teorier og metoder.
- En kollektiv (?) kortslutning om at helsesektoren ikke kan bidra med så mye i det brede folkehelsearbeidet.
Forebygging er ikke screening
Vi må skille mellom helsefremming, forebygging og tidlig intervensjon på den ene siden, og overdiagnostikk, overbehandling, villscreening og det å lete etter tidlige tegn på sykdom (før den oppstår) på den andre. Her har jeg inntrykk av at man blander begrepene, med det resultat at leger skjærer forebygging/helsefremming over samme kam som “the dark side”. Skal vi snakke med leger om forebygging og helsefremming, må vi først bli enige om at det ikke er snakk om å åpne slusene for nye og unødvendige oppgaver, men om hvordan de kan hjelpe pasientene de allerede har prioritert å gi time på en best mulig måte. Kirsti Malterud skrev en artikkel om dette allerede i 2004, men jeg lurer på om det har havnet på sidelinjen i et helsevesen der rammevilkårene i all hovedsak er basert på et sydomsfokus.
Trolig er det lite som skal til for å få den samtalen i gang. For samtidig som legene ser ut til å få piggene ut når det snakkes om at de i større grad må prioritere forebyggende og helsefremmende arbeid, etterlyser de selv mer “slow medicine” og rammer for arbeidet sitt som gjør at de kan opprettholde sine allmennmedisinske idealer og “fremme tilfriskning hos pasientene”. Trønderopprøret har også pekt på at mer tid til pasientene kan gi store besparelser, trolig fordi man får anledning til å jobbe på en grundigere måte, koble inn andre aktører og bruke flere verktøy i verktøykassa si. Også i de nye læringsmålene til allmennlegespesialiteten er dette i fokus (f.eks. ALM 030: Selvstendig kunne bidra til økt mestring hos pasienten og til lindring av pasientens plager).
Saluto-hvaforno?
For fastleger jobber jo allerede mye forebyggende og helsefremmende, basert på “gullet” i ordningen; kjennskap til pasienten, familien, sosiale forhold, arbeidsliv og lokalsamfunn, kombinert med muligheten til å se ting litt an og heller lete etter ikke-medisinske løsninger på livsflokene pasientene kommer med, og som ofte ligger til grunn for de kroppslige plagene de oppgir som kontaktårsak. I debatten om fastlegeordningen er det jo egentlig modellens reorienterende design man ønsker å ta vare på, der pasientene får tidlig hjelp på en slik måte at de ikke sykeliggjøres og kastes inn i runddanser med unødvendige undersøkelser, men får hjelp gjennom å finne fram til og å aktivere mestringsressurser i seg selv, familie, nettverk og omgivelser.
Men fortsatt er det slik at om vi hadde gjennomført en undersøkelse blant norske leger, så tror jeg under halvparten hadde visst hva som ligger i begrepet salutogenese. Salutogenese er teorien om hva som skaper god helse - det motsatte av patogenese (læren om hva som skaper sykdom). Helsefremming på sin side er definert som en prosess som gir folk økt kontroll over og muligheter til å forbedre helsa si. I medisinsk litteratur, lovverk, policydokumenter osv. må du nærmest lete med lommelykt skal du finne disse to ordene. Og når jeg diskuterer det med kolleger er det alltid noen som ikke aner hva det dreier seg om og ser på meg som om jeg var fra en annen planet når jeg spør om de har hørt om “salutogenese”.
Tryllestøv og magi?
Det er jo også et paradoks at vi som er så opptatt av at alt skal være dokumentert og evidensbasert, henfaller til å snakke om at vi nærmest drysser et slags tryllestøv på pasientene når de på magisk vis blir bedre simpelthen av å snakke med sin fastlege. Hva består denne magien av? Denne tilsynelatende ubegripelige effekten at pasienter får bedre helse av å ha samme fastlege over tid har sågar blitt kalt placebo. Men mange henvendelser er ganske enkelt et ønske om avklaring for noe de er usikre på, ofte uten noe ønske om behandling. Avklaringen er det som fører til at pasienten får tilbake selvtilliten - styrket mestringsevne, eller self-efficacy som det heter i internasjonal litteratur. Det er ingen mystikk, men mest en rasjonell pasientatferd hjulpet av noen man har tillit til for det problemet handlet om. Men dersom vi som leger ikke har kunnskaper om helsefremmende intervensjoner i samband med konsultasjoner har vi heller ikke det vokabularet som skal til for å forklare det som skjer.
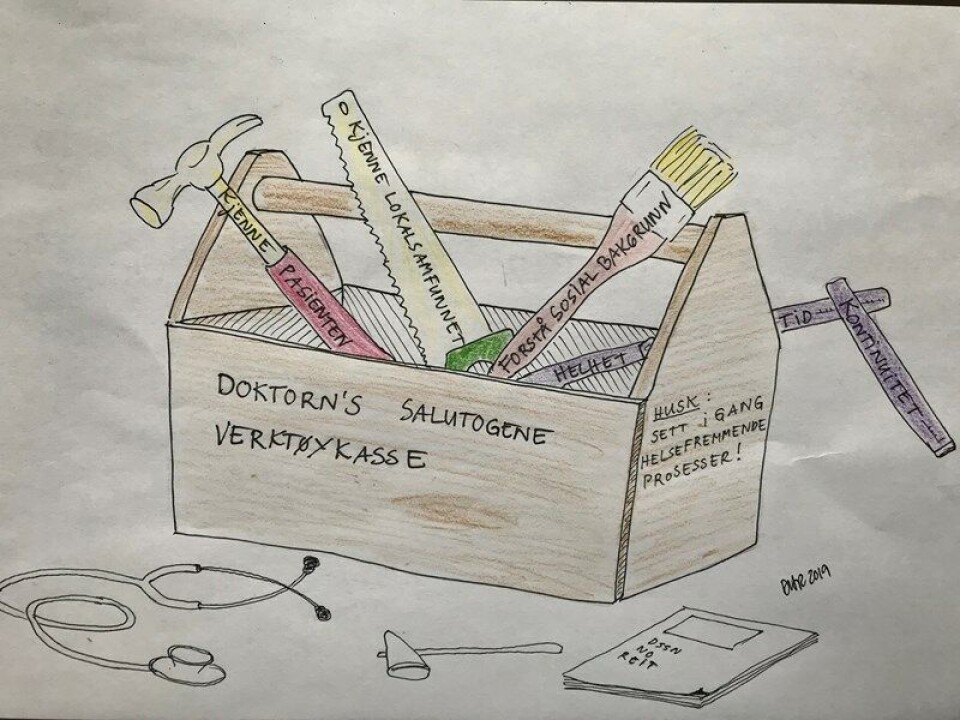
Doktorn´s salutogene verktøykasse
Som legestand risikerer vi å miste kontakt med vår samtid dersom vi ikke utvikler verktøy og metoder som vi kan bruke i møte med det moderne samfunnets sykdomsbyrde; Stress, psykiske plager, ensomhet, inaktivitet, overvekt, diabetes osv. Den tid da leger kun forholdt seg til kroppslige plager er forbi. Reseptblokka, stetoskopet og reflekshammeren trengs fortsatt, men for å hjelpe pasientene våre på best mulig måte og forhindre at helsevesenet bryter sammen, må vi dyktiggjøre oss i bruk av helsefremmende metoder og teorier som får folk til å mestre livet uten for mye eksperthjelp. Livet må ikke sykeliggjøres. Doktorn´s salutogene verktøykasse består blant annet av kjennskap til familie, lokalsamfunn, arbeidsplass, nettverk og sosiale forhold.
Så til han som sa at vi må dempe forebyggingsiveren vil jeg svare: Nei, den må økes! Fordi det er det som er god medisin, det er det legene selv egentlig etterlyser, og det er det som er kjernen i de allmennmedisinske idealer og fundamentet for et bærekraftig helsevesen. I ethvert pasientforløp kan vi vri fokus fra risiko til ressurs for å sette i gang helsefremmende prosesser. For å komme nærmere en mer salutogen allmennlegepraksis der vi bruker helsefremmende teorier og metoder i møtet med pasientene, må vi rydde opp i en rekke uklarheter og misforståelser som står i veien for oss.
Jeg ville begynt med å tenke:
- Folk er ikke enten helt friske eller helt syke. Frisk/syk er et kontinuum på en akse.
- Forebygging og helsefremming foregår også på individnivå i helsevesenet, ikke bare på systemnivå.
- Det er en vesensforskjell på forebygging/helsefremming og screening/tidlig diagnostikk. Her må vi passe på å ikke tømme ungen ut med badevannet.
- Som leger bør vi forstå bedre hva som skaper god helse og hvordan vi kan utnytte potensialet som ligger i å bruke helsefremmende teorier og metoder.
- Helsesektoren har en viktig rolle også i det brede folkehelsearbeidet. Det må være en sammenheng mellom hva som skjer på innsiden og på utsiden av legekontorets fire vegger. Hvordan kan vi stå på barrikadene for sårbare grupper?
Til slutt; handler det om oss selv også?
Teorien om salutogenese handler blant annet om viktigheten av en opplevd sammenheng (sense of coherence). Hva skjer med oss som leger dersom vi opplever å bli isolert fra resten av samfunnet og vår rolle blir redusert til å kun reparere sykdom, uten mulighet til å påvirke de bakenforliggende årsakene til dårlig helse? Kan vi bli fremmedgjorte og desillusjonerte, og miste kontakten med vårt samfunnsoppdrag? Jeg tror det. Vi må se på hvordan rammene kan endres og legge til rette for en mer salutogen allmennpraksis. Min spådom er at det ville ført til at leger hadde vendt tilbake til jobben igjen.
For de som er interessert skal vi arrangere et klinisk emnekurs om forebyggende medisin i Haugesund 3. og 4. mai der vi kommer til å utforske dette nærmere. Kurset er søkt godkjent for allmennleger og samfunnsmedisinere. Det er åpent for påmelding: https://beta.legeforeningen.no/kurs/2019/2/33449/#tab1