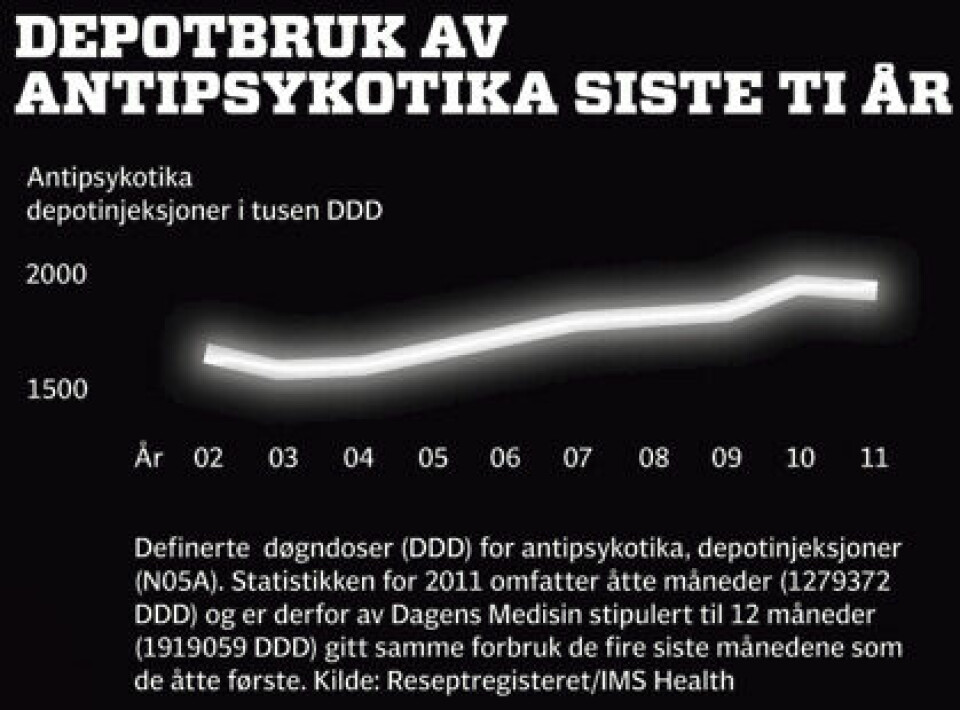
Bedre behandling med depot
Depotbehandling av personer med schizofreni reduserer tilbakefall og antallet sykehusdøgn. Tøyen DPS er blant de første i Norge med eget depotteam.
Denne artikkelen er mer enn 10 år gammel.
Tøyen DPS startet depotteamet 1. juni i år. Teamet består av en psykiater og to sykepleiere.
- Allerede nå ser vi at det går bedre med pasienter på depot. Ved to til tre tilbakefall er risikoen større for at sykdommen blir kronisk. Derfor er ethvert tilbakefall som kan unngås, viktig, sier avdelingsoverlege og psykiater Anders Gaasland ved Tøyen DPS.
Færre tilbakefall
Forskning har vist at depot reduserer tilbakefallene. En finsk studie, publisert i American Journal of Psychiatry i år (Tiihonen m.fl.), fant at antallet reinnleggelser var på en tredel hos pasienter som fikk depotinjeksjoner sammenlignet med behandling med samme antipsykotiske legemiddel i tablettform. - Vi jobber ikke for å hindre innleggelser, men for å unngå at pasientene blir så syke at de må innlegges, påpeker Gaasland.
En systematisk kunnskapsoversikt (Leucht m.fl) publisert i Schizofrenia Research i april viste relative reduksjon av tilbakefall med 30 prosent ved depot i forhold til tabletter og absolutt risikoreduksjon på ti prosent, men forfatterne påpeker at det kan være flere usikre faktorer knyttet til funnene.
Stigmatisering
Gjennom tidene har depotbehandling vært forbundet med behandling av de aller dårligste og de farligste psykosepasientene.
- Forskning har vist at særlig legenes holdning påvirker bruken av depotbehandling. Dette er trolig noe av grunnen til at mange pasienter aldri har fått tilbud om depot. Omfanget av depotbehandling varierer veldig fra sykehus til sykehus, kommenterer Gaasland.
- Fordelene med depotbehandling er at dosen kan settes noe ned sammenlignet med tabletter fordi serumkonsentrasjonen blir mer jevn. Problemet med compliance blir mindre siden medisinen tas som injeksjon hver andre eller fjerde uke. Noen opplever mindre bivirkninger på grunn av lavere dosering. Men en utfordring med depot kan være å finne optimal dose, som er lettere å justere med tabletter. Alle legemidler er heller ikke tilgjengelig som depot, og behandling med veldig høye doser kan ikke gis som depot, svarer Gaasland.
Teamet ved Tøyen DPS jobber ambulant og kan komme hjem til pasientene. Depotteamet favner pasienter som behandles frivillig, som er underlagt tvang eller dømt til behandling. - Vi jobber også med opplæring av hjemmesykepleien og fastlegene. Mange trenger ikke oppfølging fra spesialisthelsetjenesten og kan få satt depotinjeksjoner hos fastlegene eller hjemmesykepleier.
Omkring halvparten av dem med schizofreni har ikke sykdomsinnsikt. Det er anslått at cirka halvparten av pasientgruppen ikke tar, eller bare delvis tar, medisinene som forskrevet.
En studie publisert denne måneden i International Journal of Clinical Practise (Brnabic m.fl.) viser at mens to av ti depotpasienter avbrøt behandlingen minst én gang, var dette tilfellet for dobbelt så mange tablettbrukere. - Jeg håper vi kommer dit at nysyke informeres om mulighetene for depotbehandling, fremholder Anders Gaasland.
Halverer antallet sykehusdøgn
Stephan Heres, overlege ved Klinikk for psykiatri og psykoterapi ved Technishe Universität München, har god erfaring med egne depotteam.- Det er kombinasjonen av flere faktorer som bidrar til god effekt av depotteam, sier Heres til Dagens Medisin. Det handler først og frem om psykoedukasjon, men også om oppfølging. Vi bruker mye sms og telefon om ulike aktivitetstilbud, både kulturelt og fysisk aktivitet, i tillegg til depotbehandlingen.
Data fra München viste at depotbehandling ga en reduksjon av antallet dager innlagt på sykehus med hele 85 prosent i løpet av halvannet år, sammenlignet med før depotbehandling. Heres mener at resultatene er noe høyere enn det er realistisk å forvente i klinisk praksis. - En realistisk reduksjon vil trolig ligge på cirka 50 prosent færre sykehusdøgn.
Ikke et tryllemiddel
Cirka 80 prosent av pasientene som var i remisjon før depotbehandling, forble i remisjon på depot. Likevel understreker Heres at depotbehandling ikke er noe tryllemiddel.
- Omkring én av fire når remisjon under depotbehandling, og ikke alle opplever bedring i forhold til bivirkninger når de går over på depot. Men det er viktig å gjøre legene kjent med forskningsresultatene og fordelene ved depotbehandling, og på en forsiktig måte få dem til å forstå at legene er det største hinderet for slik behandling, ikke pasientene. Pasientene er mindre skeptiske enn legene tror, og legene overvurderer pasientenes compliance, sier Heres, som henviser til en studie der legene anbefalte depotbehandling til færre enn hver tredje pasient.
Han er enig med Gåsland i at også første gangs psykosepasienter har krav på å få vite om mulighetene. - Særlig pasienter med første gangs psykose får sjelden tilbud om depotbehandling. Det er viktig at vi leger sørger for at pasientene får muligheten og friheten til å velge selv.
- Vi regner med at cirka 17 prosent av tyske pasienter med schizofreni får depot. Ut fra dagens situasjon er det realistisk å anslå at omkring 30-40 prosent av schizofrenipasientene er aktuelle for depotbehandling, svarer Heres.
- Trolig underbehandling
Forskningssjef og psykiater Paul Møller i Vestre Viken HF tror depotbehandling brukes for lite.
- Jeg antar at depotbehandling brukes for lite, men det er en absolutt forutsetning for god bruk av depot at det også gis god pasientopplæring, at man lytter nøye til pasientens egen erfaring og at doseringen følges og justeres svært nøye, sier Paul Møller, forskningssjef og leder av FoU-avdelingen ved Klinikk for psykisk helse og rus, Vestre Viken HF.
Han understreker at legemiddelbehandling må styres veldig tett, og i kombinasjon med psykoedukasjon. - Etter 25 år som kliniker og forsker har jeg en klar opplevelse av at mange kolleger kunne ha hatt en bedre «fingerspitzgefühl» når det gjelder medikamentell behandling, inkludert depot. Legene må bli mer opptatt av legemiddelbehandling, sier Møller.
Han er ikke i tvil om at mange pasienter med varige psykoselidelser ville fått en mer stabil
situasjon på depot.
- Jeg kan godt tenke meg at dette brukes for lite. I dag er det sannsynligvis mye medikamentell behandling som ikke følges tett nok og som ikke ledsages av tilstrekkelig opplæring, men heldigvis er det i dag bevegelse i riktig retning.
Han etterlyser økt kompetanse og mer spesialisering innenfor medikamentell behandling av psykose og schizofreni.
Han illustrerer behovet for bedre legemiddelstyring med følgende pasienteksempel:
- En ung kvinnelig pasient fortalte om legenes pågåenhet over lang tid - i forhold til at hun absolutt burde bytte til nye antipsykotiske medikamenter. Men hun sa at hun endelig hadde funnet frem til noe som fungerte godt for henne, nemlig det gamle legemiddelet Haldol, i en dose hun nå omsider er stabilt og godt behandlet på.
Se også: Depot og dialog
Depotbehandling
- Medisinsk behandling med et middel eller stoff som virker i lang tid; injeksjon av et stoff som blir lenge på injeksjonsstedet og som langsomt blir tatt opp i kroppen.
Kilde: Gyldendals store medisinske ordbok
Dagens Medisin 16/2011